En los medios se ha hablado mucho acerca de un “Modelo Centinela” para estimar la cantidad de personas infectadas de COVID-19 (en este artículo no hacemos distinción entre SARS-CoV-2 y COVID-19). Esto ha dado pie a una ola de desinformación en donde no queda claro a qué se refiere y lleva a pensar que el “Modelo Centinela” es un modelo matemático complejo que ni los científicos pueden comprender. En este artículo esclarecemos la confusión que se ha generado durante los últimos meses.
Empezamos distinguiendo el “Sistema Centinela” y el “Modelo Centinela”. El primero consiste en un sistema creado hace años para vigilar las enfermedades respiratorias tipo influenza en el país. Este sistema no tiene por objetivo producir estimaciones de personas infectadas. El “Modelo Centinela” es una nueva herramienta que se creó para afrontar la pandemia actual y estimar las infecciones por COVID-19, y se basa en tres componentes (Figura 1), desconocidos para la mayoría de la población mexicana:
- Información proveniente del Sistema Centinela adaptado para esta pandemia.
- Información proveniente del Sistema Nacional de Vigilancia Epidemiológica (SINAVE)
- Un algoritmo que combina la información de 1. y 2. para estimar el número de infectados por COVID-19 entre todas las personas que buscan atención médica.
A continuación explicamos en qué consisten estos tres componentes, cómo usan para estimar la cantidad de infectados de COVID-19 usando el “Modelo Centinela”, y las limitaciones que existen para reproducirlas utilizando los datos abiertos.
El Sistema de Vigilancia Centinela
Vigilancia Epidemiológica
La vigilancia epidemiológica consiste en recolectar, de manera confiable y en tiempo real, información sobre diferentes enfermedades de importancia para la salud pública del país. Esta información es útil para detectar patrones de diversas enfermedades –conocidas o nuevas– para así tomar decisiones que resguarden la salud de la población.
Para llevar a cabo una vigilancia epidemiológica eficiente del virus de la influenza, en el año 2006 se creó en México el Sistema Centinela bajo lineamientos de la Organización Mundial de la Salud. Utilizando información proveniente de las designadas unidades de monitoreo, el Sistema Centinela recolecta información sobre Enfermedades de Tipo Influenza (ETI). Las unidades de monitoreo están distribuidas a lo largo del territorio nacional en zonas de mayor riesgo para la propagación de enfermedades, para esto se considera: densidad de población, afluencia turística, granjas avícolas y porcinas, paso de migrantes, aeropuertos, centrales camioneras y puertos internacionales de carga y descarga. Para hacer esta labor de manera eficiente, se utiliza una herramienta muy útil, conocida como muestreo.
Intuición detrás del muestreo del Sistema Centinela
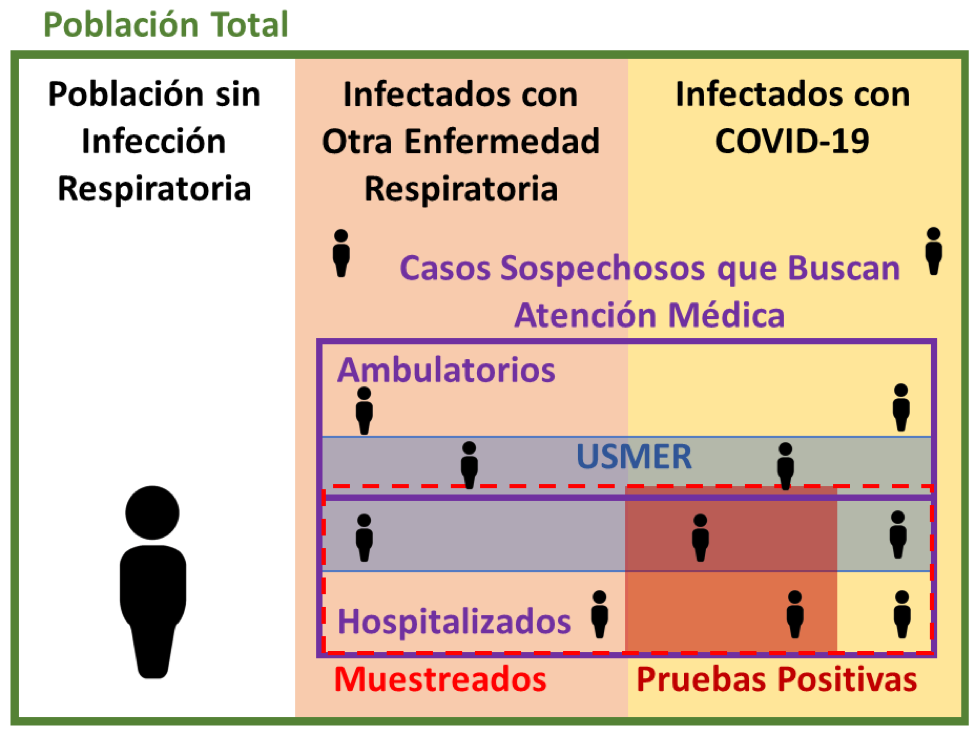
Detectar quiénes han sido infectados con COVID-19 implica saber el total de personas contagiadas por esta nueva enfermedad (Fig. 2, área amarilla). Para llevar a cabo esta tarea con absoluta precisión, necesitamos saber el estado de salud de todas las personas del país (Fig. 2, cuadro verde) a través del tiempo, algo claramente imposible. Adicionalmente: i) no todos los infectados con COVID-19 presentan síntomas relacionados a enfermedades respiratorias, ii) no todos los infectados con síntomas leves acuden a buscar atención, especialmente con la política de #QuédateEnCasa (Fig. 2, área amarilla fuera del cuadro morado), y iii) los síntomas del COVID-19 son muy parecidos a los de ciertas enfermedades respiratorias, especialmente la influenza (Fig. 2, área durazno dentro del cuadro morado). Como veremos más adelante, el Sistema Centinela únicamente se enfoca en monitorear patrones de individuos con infección respiratoria que acuden a una unidad de salud (Fig. 2, cuadro morado).
Enfocarnos en saber quiénes tuvieron COVID-19 y requirieron atención médica (Fig. 2, área amarilla dentro del cuadro morado) nos es de gran utilidad para monitorear la enfermedad. Idealmente para distinguir las enfermedades respiratorias a la perfección, sería necesario hacer estudios de laboratorio para determinar exactamente qué virus es la causa – lo cual sería muy costoso. Entonces, hay que encontrar una manera de hacer pruebas a poca gente de manera eficiente y confiable para poder estimar el comportamiento de la infección de COVID-19 a nivel nacional. Un primer paso lógico sería vigilar zonas donde hay mayor probabilidad de contacto e infección como las fronteras, ciudades grandes, y zonas turísticas. Para facilitar la identificación de la gente infectada en estas regiones, nos podemos enfocar en los hospitales y clínicas ya que la mayoría de las personas con síntomas graves buscan atención médica.
El muestreo nos ayuda a estimar el tamaño del rectángulo que nos interesa conociendo un subgrupo de éste, conocido como la muestra. Esta herramienta se utiliza en diversos ámbitos de nuestras vidas, por ejemplo en el conteo rápido para estimar quién ganó una elección.
Adaptación del Sistema Centinela durante la pandemia COVID-19
En México, el Sistema Centinela inicialmente se realizaba a través de las Unidades de Salud Monitoras de Influenza (USMI). Con la pandemia actual del COVID-19, se cambió el nombre a Unidades de Salud Monitoras de Enfermedad Respiratoria (USMER) para hacer énfasis en que se monitoriza toda enfermedad respiratoria. Las USMERs son centros de salud y hospitales con la capacidad de realizar este tipo de vigilancia y ubicadas en puntos estratégicos. Además, las USMERs son evaluadas periódicamente utilizando diversos indicadores de calidad, con los que se determina si pueden seguir realizando este tipo de vigilancia. Actualmente operan 475 USMER distribuidas a largo de todo el territorio nacional (Fig. 3).
Todo paciente con síntomas respiratorios que acude a una unidad de salud, incluidas las USMERs, es evaluado para decidir si cumple con los criterios de un caso sospechoso (los criterios específicos se encuentran en el Lineamiento Estandarizado para la Vigilancia Epidemiológica y de Laboratorio para la Enfermedad Respiratoria Viral). Además, cualquier caso sospechoso que presente dificultad respiratoria será clasificado como un caso de infección respiratoria aguda grave (IRAG). Finalmente, cualquier caso sospechoso con prueba positiva será un caso confirmado. Además de las definiciones anteriores, los pacientes se pueden manejar de dos formas: ambulatorios u hospitalizados. Por motivos prácticos, podemos considerar IRAG equivalente a paciente hospitalizado.
Según el Lineamiento Estandarizado para la Vigilancia Epidemiológica y por Laboratorio de Enfermedad Respiratoria Viral, a los casos sospechosos de enfermedad respiratoria viral se les debe tomar una muestra de la vía respiratoria para confirmación de acuerdo a la siguiente normativa:
- Casos sospechosos ambulatorios (con síntomas leves): al menos 10% en USMER.
- Casos sospechosos hospitalizados (con sintomatología grave/IRAG): 100% en todas las unidades médicas del país (USMER y no USMER).
La población a la cual se les realiza la prueba de diagnóstico de acuerdo a este lineamiento se representa en la Figura 4 (cuadro de contorno rojo punteado). El lineamiento hace hincapié en que las instituciones que cuenten con más recursos podrán utilizarlos para muestrear mayor porcentaje de pacientes ambulatorios. Cabe destacar que en las unidades no USMER, previo a la pandemia del coronavirus, únicamente se monitorizaban las defunciones y no los casos sospechosos atendidos. Sin embargo, durante la pandemia actual, se modificaron los lineamientos para que al 100% de los casos sospechosos hospitalizados en las no USMER también se les realice la prueba para diagnóstico de COVID-19. Con esto se busca contabilizar todos los casos graves en México.
Las muestras tomadas a los casos sospechosos se envían para diagnóstico de acuerdo al diagrama de la Figura 5. Como se observa en la Figura 5, las muestras con resultado negativo para COVID-19 se envían para diagnóstico de influenza, y otro porcentaje de las que resultan nuevamente negativas se estudia para buscar virus respiratorios adicionales.
El 28 de febrero se confirmó el primer caso en México dando inicio a la Fase 1. Sin embargo, los primeros casos detectados no fueron a través del Sistema Centinela, ya que las primeras pruebas sólo se realizaban a personas con un antecedente previo de viaje o contacto con alguien que viajó. Fue hasta la noche del 23 de marzo que se declaró por primera vez la existencia de casos de transmisión comunitaria dentro del país (es decir, que no se explican por un viaje al extranjero) dando inicio a la Fase 2. Esta fase marcó el cambio de vigilancia a través del estudio de contacto de casos a una vigilancia a través del Sistema Centinela dado que es más difícil rastrear el contagio de los casos. Actualmente nos encontramos en la Fase 3, en donde la pandemia deja de estar confinada a brotes en comunidades y pasa a una dispersión nacional. En esta fase, el Sistema Centinela ya no es el sistema principal para la toma de decisiones dado los tiempos de procesamiento de las muestras y el número limitado de USMER por entidad federativa que dificulta estimar la carga en cada estado del país. Ahora se utiliza principalmente la ocupación hospitalaria de cada estado.
Intentando replicar las estimaciones del Modelo Centinela
Para explicar y evaluar si es posible replicar las estimaciones basadas en el Modelo Centinela usamos de referencia la tabla que se presentó en la Conferencia de la Secretaría de Salud del 16 de abril, mostrada en la Fig. 6.
La tabla mostrada en la Figura 6 contiene diez columnas que tienen números coloreados de la siguiente manera: las columnas con color azul corresponden a datos que no son accesibles; las columnas con color verde contienen información que se puede acceder en los datos abiertos; la columna naranja se puede obtener parcialmente por los boletines epidemiológicos del SINAVE; por último, las columnas con color rojo son calculadas usando la información de otras columnas.
La siguiente tabla contiene la descripción de las columnas y cómo se relacionan con la población mexicana y el muestreo que se llevó a cabo a través del Sistema Centinela (Fig. 7).
| Colum- na | Descripción | Relación con Figura 7 |
| 1 | Semana epidemiológica (desde 1 de enero de 2020). | |
| 2 | Cantidad de personas que acudieron a una USMER con infección respiratoria aguda (IRA), neumonía o enfermedad tipo influenza (ETI). Incluye casos sospechosos y no sospechosos de COVID-19. | |
| 3 | Cantidad de personas con enfermedad tipo influenza e infección respiratoria aguda grave (IRAG). Estas personas presentan síntomas similares a COVID; su conteo se registra en el SINAVE y no en los datos abiertos. | Área azul |
| 4 | El cociente entre la columna 3 y 2. Es decir, la proporción de personas sospechosas de COVID-19 de las que acudieron a una USMER con infección respiratoria aguda, neumonía o enfermedad tipo influenza. | |
| 5 | El cociente entre la columna 6 y 7. Proporción de pruebas positivas a COVID-19 de las muestras con el resultado concluyente en USMER, es decir positivo o negativo. | |
| 6 | Personas que resultaron positivas a COVID-19 en USMER. Recordar que no se les hace prueba a todos los casos ambulatorios. | Área rojo y área azul traslapados |
| 7 | Cantidad de pruebas que se realizaron en USMER que pudieron tener resultado positivo de COVID. Solo se toman en cuenta las que tuvieron un resultado concluyente, es decir positivo o negativo. | Área azul dentro del cuadro de contorno rojo punteado |
| 8 | Cantidad de personas que acudieron a una unidad de salud con IRA, neumonía o ETI en todo el país (información procedente del SINAVE). Corresponde a la información de la columna 2 a nivel nacional. | |
| 9 | La estimación de los casos sospechosos a nivel nacional (estimación de la columna 3). Recordar que no se tiene toda la información a nivel nacional, solo a nivel USMER. | Cuadro morado |
| 10 | La estimación de casos positivos de COVID-19 a nivel nacional. No es el equivalente a la columna 6 a nivel nacional, pues incluye todos los casos ambulatorios. | Área amarilla dentro del cuadro morado |
La columna 10 es la estimación de casos por COVID-19 mediante el Modelo Centinela. De forma simplificada, el algoritmo del Modelo Centinela consiste en combinando las columnas 2, 3, 6, 7 y 8 de la siguiente manera:
$\text{Columna }10 =\dfrac{ \text{Columna }3 }{ \text{Columna } 2} * \text{Columna }8 * \dfrac{\text{Columna }6 }{ \text{Columna }7}$
Tomamos en cuenta que las columnas 3, 2 y 8 se deben estratificar por entidad federativa y por grupos de edad con secuencias de 5 años (de 0 a 4 años, de 5 a 9, 10 a 14, etcétera).
Para reproducir los resultados del Modelo Centinela, es necesario tener acceso a la información de las columnas 2, 3, 6, 7, y 8. Sin embargo, los datos abiertos publicados diariamente por la Secretaría de Salud únicamente contienen información parcial de las columnas 6 y 7. Como la información se va actualizando continuamente, y muchos resultados pendientes se convierten en casos positivo o negativo, para obtener los mismos resultados presentados en la tabla sería necesario utilizar los datos disponibles al momento en que fue calculada.
Al intentar reproducir las estimaciones, notamos que se puede reproducir la columna de casos positivos (columna 6) con los datos abiertos si se toma en cuenta el número de casos positivos en las USMER de cada semana de acuerdo a la fecha de inicio de síntomas. Los resultados obtenidos son muy similares a los presentados en las conferencias (la columna roja coincide con la línea naranja en la Figura 8); las diferencias pueden deberse a que la información usada para calcular las tablas presentadas corresponde a la disponible a un momento diferente del corte en que fueron presentados los datos abiertos.
La columna 7 puede ser reproducida parcialmente; sin embargo, notamos que antes de la semana 14, el total de muestras con resultados válidos (positivo o negativo) siempre es menor que los datos presentados en las tablas de las conferencias. Por ejemplo, en las semanas 2 y 3 únicamente hay una muestra (con resultado positivo) respectivamente, como aparece en la siguiente gráfica.
Además, usando los datos de las columnas 6 y 7, se puede calcular el índice de positividad en USMER (columna 5) dividiendo los casos positivos en USMER y las muestras válidas (positivos y negativos). Los resultados de las semanas 14 y 15 son muy similares a los presentados en las conferencias, pero el índice de las semanas anteriores es mucho más grande dado a que el número de muestras reportadas en los datos abiertos es menor. Los resultados se muestran en la siguiente figura (Fig. 9).
Finalmente, es importante recalcar que utilizar el índice de positividad del Sistema Centinela para estimar la carga de la enfermedad asume que la prueba sea 100% sensible (todos los enfermos tendrán un resultado positivo de la prueba) y 100% específica (todos los sanos tendrán un resultado negativo de la prueba) en condiciones ideales (otro supuesto que se tiene que asumir). El supuesto de que la prueba sea 100% específica sí es razonable puesto que la prueba detecta la cadena del ADN del virus; sin embargo, un estudio reciente ha reportado una sensibilidad de 63%, es decir, solo el 63% de los pacientes infectados tenían un resultado positivo de la prueba para COVID-19 que se toma mediante el uso del hisopado nasofaríngeo (la prueba rutinaria para detectar SARS-CoV-2). Por lo anterior, se necesitaría incorporar adicionalmente en las estimaciones el número de falsos negativos esperados (Fig. 7 área amarilla dentro del cuadro con línea punteada rojo SIN traslapo del área rojo).
¿De qué ha servido el modelo Centinela?
El Modelo Centinela surgió ante la necesidad de estimar la carga de COVID-19 ya que es difícil medirla por diversas razones (costos, recurso humano, extensión geográfica, exactitud de la prueba para diagnóstico, etc.). El único caso donde se puede medir la carga con absoluta precisión es en poblaciones pequeñas y aisladas, como se hizo en Vò, Italia. En México, debido a que se necesitaba actuar de manera rápida y eficiente, se utilizaron los sistemas de vigilancia epidemiológica existentes –el SINAVE y el Sistema Centinela– para poder monitorear la transmisión de COVID-19. Esto también se llevó a cabo en otros países como los estados miembros del Centro Africano para la Prevención y Control de Enfermedades.
El Modelo Centinela realmente sirvió para estimar cómo fueron evolucionando los casos totales que buscan atención médica para así informar a los funcionarios de salud el momento oportuno para activar la Fase 3, en la cual se usan modelos epidemiológicos que proyectan cómo la pandemia se irá desarrollando en el tiempo. Aclaramos que el Modelo Centinela nunca tuvo como objetivo estimar un factor de expansión que se mencionó en las conferencias de Gatell y los medios, el cual generó más confusión que certeza.
Las estimaciones del Modelo Centinela de casos totales son de interés público. Por ende, aunque el modelo no sea de utilidad durante la Fase 3, es importante que las autoridades lo continúen presentando, y además, hacer público el código y los datos que se usaron para obtener tales estimaciones (la última vez que se presentaron fue el 3 de mayo, con estimaciones de la semana 15 que corresponden a mediados de abril). Como vimos, usando los datos abiertos, el Manual de Vigilancia Epidemiológica de la Influenza, los Boletines Epidemiológicos del SINAVE y el Lineamiento Estandarizado para la Vigilancia Epidemiológica y de Laboratorio por COVID-19 vigente no es posible reproducir la estimación del Modelo Centinela. Para que podamos reproducir estas estimaciones, sería necesario que la información correspondiente al número de enfermedades respiratorias a nivel nacional (SINAVE y USMER) y de los casos sospechosos de COVID-19 en el Sistema Centinela (USMER) estuviera disponible y estratificada por grupos de edades y entidad federativa. Tener estos datos nos daría acceso a obtener las estimaciones, amplificando su uso para otros propósitos.
Como todo modelo, el Modelo Centinela tiene sus limitaciones. Entre ellas, la muestra proveniente de las unidades USMER puede no ser representativa del territorio nacional. Esta limitante se debe al hecho las USMER están diseñadas para monitorear brotes de epidemias nuevas causadas por virus respiratorios, no para ser representativas de lo que ocurre en el país. Otra limitante es que la incertidumbre proveniente de la sensibilidad del 63% de las pruebas no se tomó en cuenta para realizar las estimaciones del Modelo Centinela.
Ahora nos queda esperar a que en un futuro el Modelo Centinela vuelva a ser utilizado para alertar y contener futuros brotes locales de esta pandemia.
Otras referencias consultadas
- Versiones anteriores del mes de febrero, abril y mayo del Lineamiento Estandarizado para la Vigilancia Epidemiológica y de Laboratorio para la Enfermedad Respiratoria Viral.
- Informe diario sobre coronavirus COVID-19 en México el día 24 de marzo y 03 de mayo.
- Figuras 2, 4, y 7 (de los rectángulos) adaptadas de la presentación «COVID-19 Pandemic: Epidemiological and Statistical Considerations and Findings». 1 de mayo, 2020. Neil Pearce. London School of Hygiene and Tropical Medicine.